-
Mobilité durable : Décideurs et industriels réunis à Rabat pour réfléchir aux mutations du secteur automobile
-
Tanger: Hausse de 1,3% de l'IPC en mars dernier
-
Maroc-USA : Rabat abrite la 9ème session du Comité conjoint de suivi de l'Accord de Libre-Echange
-
Financement participatif destiné à l'habitat : L'encours progresse à 30,6 MMDH à fin mars 2026
-
Trois jours d’échanges scientifiques sur la préservation, l’innovation et la valorisation durable de la filière arganière
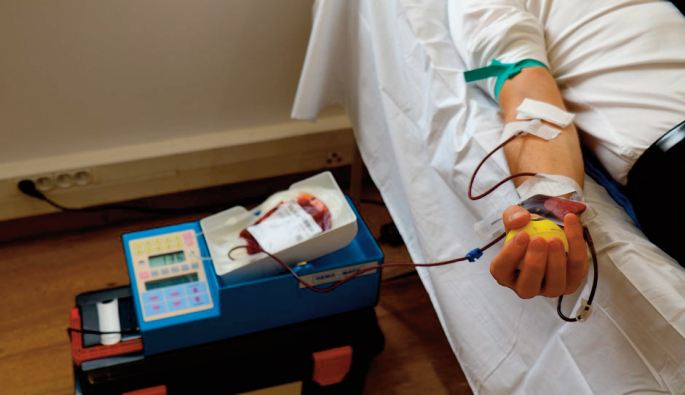
Dans le secteur privé, l’AMO offre la possibilité de se faire rembourser ou de bénéficier d’une prise en charge directe totale ou partielle des frais de soins. Ainsi, pour être soigné dans les établissements privés de santé, l’assuré n’aura qu’à présenter son numéro d’immatriculation.
Selon les explications de la CNSS, la prise en charge directe d’une partie des frais de soins peut être accordée dans deux cas.
Le premier concerne l’hospitalisation et porte sur la prise en charge directe d’une partie des frais d’hospitalisation médicale ou chirurgicale, y compris les actes de l’hôpital du jour (exemples : amygdalectomie, chirurgie de la cataracte, radiothérapie, chimiothérapie, séance d’hémodialyse, circoncision...)
Ainsi, la demande de prise en charge est adressée par les établissements de soins directement à la CNSS qui transmet sa réponse dans un délai de 48h à compter de la date de réception de la demande.
Le deuxième cas porte sur la prise en charge des frais des médicaments coûteux. Dans ce cas, «la caisse nationale de la sécurité sociale prend en charge les frais de certains médicaments coûteux servant au traitement des ALD et ALC, dont le nombre atteint 86 médicaments correspondant à plus de 100 maladie», souligne-t-on.
Pour bénéficier de cette prestation, il est recommandé à l’assuré de se présenter à l’agence CNSS de son choix, muni de l’ordonnance médicale et du numéro d’immatriculation à la CNSS.
Ce n’est ainsi, et après que la prise en charge a été accordée, que «l’assuré peut récupérer les médicaments auprès de la pharmacie de son choix en présentant l’attestation de prise en charge des médicaments délivrée par la CNSS».
Il est à préciser que la CNSS réglera le montant pris en charge directement à la pharmacie d’officine, et l’assuré ne règle que la partie restant à sa charge.
S’agissant du remboursement des frais de soins dans le secteur privé, la note de la CNSS indique que l’assuré peut déposer une demande de remboursement auprès des bureaux de proximité ou des agences CNSS après avoir avancé les frais de soins.
Sur la constitution de son dossier de remboursement, l’organisme public indique qu’il existe deux types de feuilles de soins, une pour la maladie et l’autre pour les soins dentaires, que l’assuré peut télécharger depuis le site de la CNSS avant de les récupérer aux bureaux de proximité agréés, ou auprès de ses agences.
« Afin de bénéficier du remboursement des frais de soins, il suffit de présenter une feuille de soins AMO remplie, signée et cachetée par le médecin traitant et les différents professionnels de santé auxquels il a eu recours (pharmacie, laboratoire d’analyses médicales,…) », a souligné la CNSS dans son communiqué précisant que la feuille de soins doit être accompagnée des pièces justificatives nécessaires telles que l’ordonnance, les codes à barres des médicaments achetés, les factures des analyses et radios réalisées.
La CNSS insiste aussi sur les délais à respecter pour déposer une demande de remboursement, indiquant que le dossier de remboursement doit être présenté dans le délai légal, soit 60 jours suivant le premier soin présenté au remboursement.
La CNSS apporte aussi des éclaircissements sur les services médicaux nécessitant un accord préalable, expliquant que l’accord préalable de la CNSS est nécessaire pour pouvoir prétendre au remboursement des frais liés à certains actes médicaux tels que l’appareillage de prothèse et d’orthèse, les dispositifs médicaux, les implants de remplacement ainsi que le 1er semestre de l’ODF.
Les soins dispensés à l’étranger peuvent être admis au remboursement lorsque l’assuré ou l’un de ses ayants droit tombe inopinément malade au cours d’un séjour à l’étranger.
A ce propos, « l’assuré ou ses ayants droit doivent déposer une demande pour obtenir l’accord préalable de la CNSS en présentant une feuille de soins selon le cas dument remplie, signée et cachetée par le médecin traitant en lui joignant les pièces justificatives requises », a fait savoir la CNSS qui prévient qu’elle peut soumettre le bénéficiaire à un contrôle médical lors du dépôt de la demande d’entente préalable.
Du remboursement ou de la prise en charge des frais de soins à l’étranger, on retiendra que les soins dispensés à l’étranger peuvent être admis au remboursement lorsque l’assuré ou l’un de ses ayants droit tombe inopinément malade au cours d’un séjour à l’étranger. Dans ce cas. Le montant du remboursement est calculé sur la base de la tarification nationale de référence appliquée au Maroc.
Dans le cas où l’assuré ne peut pas recevoir au Maroc les soins appropriés à son état, la Caisse Nationale de Sécurité Sociale prend en charge tous ses frais, à condition d’avoir obtenu un accord préalable.
S’agissant des moyens disponibles pour recevoir le montant de remboursement, la CNSS annonce qu’elle a mis à la disposition des assurés deux options pour recevoir le montant remboursé : le virement sur un compte bancaire ou un compte auprès d’un établissement de paiement et la mise à disposition.
A.B
Les prestations couvertes par l’AMO
2. actes de médecine générale et de spécialités médicales et chirurgicales;
3. soins relatifs au suivi de la grossesse, à l’accouchement et ses suites;
4. soins liés à l’hospitalisation et aux interventions chirurgicales, y compris les actes de chirurgie réparatrice;
5. analyses de biologie médicale;
6. radiologie et imagerie médicale;
7. explorations fonctionnelles;
8. Les médicaments admis au remboursement;
9. poches de sang humain et dérivés sanguins;
10. dispositifs médicaux et implants nécessaires aux différents soins;
11. appareils de prothèse et d’orthèse médicales admis au remboursement;
12. Lunetterie médicale;
13. soins bucco-dentaires;
14. Orthodontie pour les enfants;
15. actes de rééducation fonctionnelle et de kinésithérapie;
16. Actes paramédicau;
17. transport médical.












 Mobilité durable : Décideurs et industriels réunis à Rabat pour réfléchir aux mutations du secteur automobile
Mobilité durable : Décideurs et industriels réunis à Rabat pour réfléchir aux mutations du secteur automobile
